マルチチャネル3.0研究所
主宰 佐藤 正晃
2012年4月に開業したみどり訪問クリニックは愛知県名古屋市で訪問診療を行っている。訪問範囲は、開設した名古屋市緑区を中心として、隣接する南区、天白区、豊明市となっている。院長である姜琪鎬(かんきほ)氏は、泌尿器科医として臨床現場を経験後、米国に留学しMBA(経営学修士)を取得、ZaitakuHackerという若手医師へ、在宅での臨床の面白さを発信するWebサイトの運用など多方面での活躍をしている注目の医師である。今回の取材では在宅医療専門クリニックを開業した背景やICTを活用した情報共有の取り組みなどを取材する。
 |
 |
 |
佐藤 正晃 氏
マルチチャネル3.0
研究所 主宰 |
姜 琪鎬(かん きほ) 氏
みどり訪問クリニック
院長 |
波村 美絵 氏
みどり訪問クリニック
事務長 |
在宅医療との出会い
佐藤 姜先生は開業以前に一般企業で働いていたと伺っていますが、クリニック開業に至った経緯を教えていただけますか。
姜 私は地元の名古屋市立大学医学部を卒業して泌尿器科を専門としました。1998年に2年間米国のビジネススクールで学び、2000年に卒業後、株式会社ケアネットで働き始め、医師向け教育コンテンツのエグゼクティブプロデューサーとして、教育動画の企画・制作を統括していました。当時は医師向けのコンテンツというと重鎮の医師いわゆるKOLの方の動画がほとんどでしたが、海外での武者修行を経た先駆的な臨床医を発掘して、実践的なコンテンツを発信していたわけです。
在宅医療との出会いについてですが、臨床医のネットワークの中で在宅医療の先駆者である新宿ヒロクリニックの英裕雄院長と知り合う機会を得ました。2000年当時は在宅医療はまだ注目されていない時代でして、英先生の紹介で都市型在宅医療を初めて知りまして、病院内では見えなかった生活現場での医療に大変興味を持ち始めました。見学の翌月には、平日ケアネットで勤務、土日は新宿ヒロクリニックで勤務し在宅医療の基礎を学んでいく事となり、2012年にケアネットを退職し、みどり訪問クリニックを愛知県名古屋市に開業しました。現在はスタッフ総勢24名で医師は8名(常勤医4名、非常勤医4名)看護師4名の規模になりました。
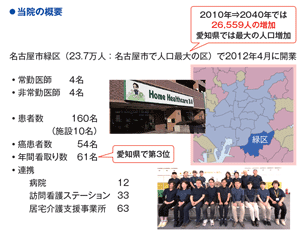 佐藤 東京ではなくなぜ名古屋で開業を決めたのですか?
佐藤 東京ではなくなぜ名古屋で開業を決めたのですか?
姜 東京と違って2012年当時の名古屋では在宅専門のクリニックは明らかに供給不足でした。加えて既存の在宅医は活動していたのですがどちらかと言うと院長1人で訪問診療をしている状況がほとんどで、組織的にマネジメントされているクリニックは稀でした。
実際に名古屋で訪問診療をしておられる先生にやはりお話を伺うと、一人で在宅医療を行うのは大変という言葉を聞くことは多く、在宅医療の安定供給のためには、グループ診療の確立が不可欠だと考えました。つまり、グループ診療の標準化されたモデルを作りたいと思ったのが、故郷の名古屋で開業した動機です。勿論、国の財源の状況や、高齢化社会に伴い在宅医療の需要が急増することからも在宅医療は有望なマーケットと考えましたが、ケアネット時代のマネジメントの経験が故郷に貢献できたらという思いもありました。
在宅医療のマネジメント
佐藤 グループ診療の推進にあたってはマネジメント力が必要とのお話ですがもう少しかみ砕いてお話をお願いできますか?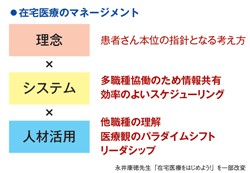
姜 在宅医療の運用には様々な職種が集まります。個々のメンバーは専門職ですが、患者さんを支えたいという共通ゴールも持っています。しかし、訪問診療の過程で他職種のメンバーと連携するのは容易ではないのです。ここで言う連携とは、訪問時に判った症状変化や新たな方針の共有のことです。このあたりのマネジメントの巧拙が質に反映されるのです。
そもそも、在宅医療のマネジメントには、①理念、②システム、③人材育成――この三点が必要だと言われています。この考え方は、たんぽぽクリニック(愛媛県松山市)の永井康徳先生が提唱されました。①の理念とは、患者さん本位の指針となる考え方です。企業のクレドの如く全メンバーにとっての心構えとも言えます。
②のシステムとは、多職種協働のため情報共有や効率のよいスケジューリングを行うためのオープンで使いやすいICT活用の促進のことです。③の人材育成とは、他職種の理解や、病院から在宅へ移行する際の医療観のパラダイムシフト、誰もがリーダーシップを発揮できる環境を整備することです。みどり訪問クリニックではこれらをマネジメント力強化の3本柱としています。考え方のベースは私がビジネススクール時代に学んだこととオーバーラップする部分が多々あることに今更ながら驚いています。
地域包括ケアが浸透するにつれ、我々医師は単に「病気を診る」臨床能力に留まらず、「地域を診る」マネジメントスキルが求められていくと思います。
ICTを活用して
コミュニケーションを活性化
佐藤 先生は院内外のコミュニケーションの活性化に工夫を凝らしているようですが具体的にはどんな取り組みでしょうか?
姜 在宅医療の場合、そもそも院内外のコミュニケーションに支障を来しやすい構造上の弱点があります。なぜなら、訪問するチーム(外勤チーム)は院内に不在の時間が無く、外勤チームと内勤チームとの間に組織的な壁が出来やすいのです。その場合、院長の片腕でとして事務長が組織のハブとなってくれることで、組織の風通しを良くすることが可能です。当院も波村が機敏に動いてくれることで、院長の介入が必要なコミュニケーショントラブルは大幅に減りました。
在宅医療という特性上、外にいてもクリニック内部に居る時と同じ環境で仕事できるような環境づくりは非常に重要です。そのためICTツールを活用した情報共有基盤の構築は、現代の在宅医療では不可欠です。実際、当クリニックではクラウド型電子カルテをベースに、Google、Dropbox、Evernoteでのスケジュール、文書管理を行い、即時性の高い情報共有にはチャットワークを利用しています。チャットワークのもう一つの利点はTO DOリストがあるので、医師に依頼したい用件を可視化できるようになりました。実際に医師に対して依頼する事を躊躇するスタッフも少なくない為に、ICTツールを使うことで気軽に聞ける環境を構築することは業務の効率化だけではなく、チームメンバーの余計なストレスをなくすという意味でも非常に有意義です。当クリニックでは実際にこれだけのツールを使いこなす必要があるので、新しいスタッフは入職すると3か月程度は慣れるのに苦労しますが使いこなせるようになると、ツールの利便性を評価してくれます。
また、医師は専用のモバイル端末とプリンター(診療レポートと処方箋を印刷)を訪問時に携行しています。これらのデバイスは機動性も高く、業務の効率性向上に貢献しています。
診療器具を入れるバッグは、欧米で訪問看護に使われている、仕分けの自由度が高いタイプを高価ですが、導入しています。
アウェイでの診療のストレスを出来る限り軽減するためにも、ハード・ソフトの両面での創意工夫が必要なわけです。そういう意味で、地元のトヨタのマネジメントはカンバン方式など、大いに参考になります。
気負いなくオーソドックスな在宅医療を徹底する
佐藤 2012年開業当時と現在では在宅医療の推進に対する国全体の施策は、当時と違うことはありますか?
姜 開業した2012年当時が現在よりも在宅医療推進に対する追い風は全域で強かったと思います。現在は、国が望むような重症者への在宅医療には追い風もありますが、一方では、施設の訪問診療に対しては、逆風が吹いています。私は先の述べましたように、患者さんの生活に寄り添う診療に興味があり、そこにやりがいを強く感じているので個人宅の訪問診療にこだわり続けてきました。開業当初は私、看護師、事務職員の3名で始めましたが最初の1ヶ月目はようやく売り上げ5万円という状況でした。しかしこの4年半で個人宅の訪問診療を1件1件丁寧に実践する事と多職種連携の強化にフォーカスし続けた結果、愛知県で3番目の年間看取り実績のあるクリニックに成長する事ができました。現在の国が在宅医療に期待する看取りやがん末期の患者さんに正面から向き合い、ある意味オーソドックスな支援を責任ある在宅医療機関として実践し続けています。と言っても、グループ診療を確立出来たおかげで、スタッフ全員がQOLを保ちながら仕事をしておりますので、院内の雰囲気は非常に明るくモチベーションも高いです。スタッフに元気がないと、患者さんを励ますことが出来ませんので。
佐藤 調剤薬局や薬剤師との在宅医療推進に対する先生のお考えはいかがでしょうか?
姜 訪問薬剤師の役割は今後非常に重要になってくるのは間違いありません。実際に訪問して冷蔵庫を開けると山のような薬剤が入っていることがあります。ですから、服薬アドヒアランスやポリファーマシーに対する薬剤師の活動は非常に期待しています。また、ガン末期の患者さんに対する緩和療法は地元の薬局の薬剤師に頑張ってほしい
ですね。
在宅医療と製薬企業の接点は
佐藤 製薬企業と在宅医療の連携はどのような形で進めることが得策でしょうか?
姜 薬の適正使用を啓蒙することは大切ですが、その情報を医師だけでなく看護師や介護スタッフに共有しもらう活動を製薬企業に今以上に行ってほしいと考えています。やはり地域包括ケアの要諦は患者さんを多職種でサポートする事であり、いかに多職種連携をスムーズに行うかが質を左右します。例えばそのような活動を製薬企業が支援できないものか、患者さんが動くということは処方情報も動かなければならないわけで、患者さん視点からの処方サポートを面で対応できれば地域包括ケアの中での製薬企業の役割はあるのではないでしょうか。
佐藤 具体的にはどんな活動かイメージありますか?
姜 地域包括ケアでハブになる組織が、今後は顕在化してきます。例えば地域包括ケア病床を持つような病院や当院の在宅医療専門クリニックなどがその役割を担う可能性が高いです。ハブになる医療機関は同時に情報発信の中心にもなるわけで、そのような医療機関とコラボして多職種向けの勉強会を定期的に開催するのはいかがでしょうか?例えば薬の適正使用や服薬アドヒアランスを高めるコツに関してなどですね。
教材としても、既にある資材(患者指導箋など)を活用してもらえるとそれ程負荷が掛からないのでしょうか。
実際に開業して4年半ほどですが、昼間は不在ということもあり、訪ねてきてくれる製薬企業は少ないのですが、地域のケアスタッフのレベルアップに役立つ様な提案をしてくれるのであればアポイントを取っていただくことは大丈夫です。
佐藤 本日はありがとうございました。
佐藤コメント
姜先生がこれまで実践してきた事は今後の日本での在宅医療のベースになると実感できた、特に訪問診療にマネジメントが必要という見識はこれからの医師の新しいロールモデルを明確に示している、地域包括ケアにおけるマネジメントのあり方、この本質的なテーマを製薬企業の方々はどう感じるのだろうかと思い帰途に向かった。
マルチチャネル3.0研究所とは:(MC3.0研究所)
「地域医療における製薬会社の役割の定義と活動スタイルを定義することを目的にして、製薬企業の新たなる事業モデルを構築し地域社会並びに患者や医師をはじめとする医療関係者へのタッチポイント増大に向けたMRを中心とするマルチチャネル活用の検討と実践を行う研究機関」である。設立2015年4月主宰 佐藤正晃(一般社団法人医療産業イノベーション機構 主任研究員)